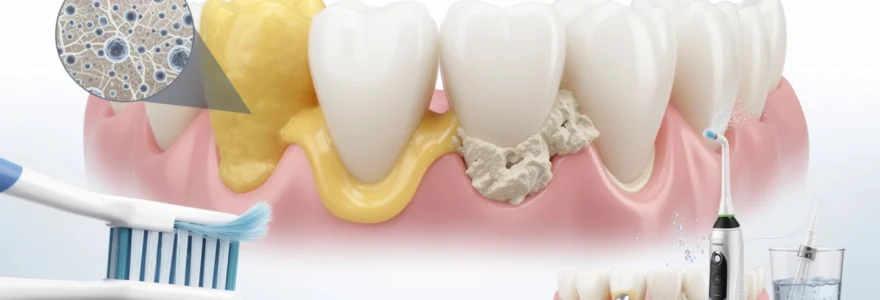
La plaque dentaire représente l’un des défis les plus persistants en matière de santé bucco-dentaire, touchant pratiquement chaque individu indépendamment de son âge ou de ses habitudes d’hygiène. Ce biofilm microbien complexe se forme continuellement à la surface des dents, constituant un écosystème bactérien sophistiqué capable de provoquer des pathologies graves si aucune intervention appropriée n’est mise en place. Comprendre sa formation, sa composition et les mécanismes de son élimination s’avère essentiel pour maintenir une santé bucco-dentaire optimale et prévenir les complications parodontales à long terme.
Formation et composition bactérienne de la plaque dentaire
La plaque dentaire constitue un écosystème microbien complexe dont la formation suit un processus méticuleux d’adhésion et de maturation bactérienne. Cette communauté microbienne organisée se développe selon des étapes spécifiques, impliquant différentes espèces bactériennes qui s’installent progressivement pour créer un environnement pathogène capable de compromettre l’intégrité des structures dentaires et parodontales.
Biofilm de streptococcus mutans et adhésion bactérienne initiale
L’initiation de la formation de plaque débute par l’adhésion de Streptococcus mutans, une bactérie pionnière particulièrement adaptée à la colonisation des surfaces dentaires. Cette espèce bactérienne possède des propriétés d’adhésion exceptionnelles grâce à ses protéines de surface spécialisées, notamment les adhésines qui lui permettent de se fixer fermement à la pellicule salivaire recouvrant l’émail dentaire. Une fois établie, cette population initiale sécrète des enzymes glucosyltransférases qui convertissent le saccharose alimentaire en glucanes extracellulaires, créant une matrice adhésive favorisant l’attachement d’autres micro-organismes.
Matrice extracellulaire polysaccharidique et protéines salivaires
La matrice extracellulaire de la plaque dentaire se compose principalement de polysaccharides complexes, notamment les glucanes et les fructanes produits par les bactéries cariogènes. Ces polymères forment un réseau tridimensionnel qui encapsule les micro-organismes, leur offrant protection contre les mécanismes de défense de l’hôte et les agents antimicrobiens. Les protéines salivaires, incluant les mucines, l’albumine et les immunoglobulines, s’intègrent également à cette matrice, contribuant à sa stabilité structurelle. Cette architecture sophistiquée permet aux bactéries de communiquer entre elles via des signaux chimiques, facilitant la coopération métabolique et l’expression coordonnée de facteurs de virulence.
Processus de maturation en 24-72 heures post-formation
Le processus de maturation de la plaque s’étend sur une période critique de 24 à 72 heures, durant laquelle la composition microbienne évolue significativement. Initialement dominée par les streptocoques, la communauté bactérienne se diversifie progressivement avec l’arrivée d’espèces anaérobies telles que Fusobacterium nucleatum et Prevotella intermedia. Cette succession écologique s’accompagne d’une modification des conditions physicochimiques locales, notamment une diminution du pH et une réduction de la tension d’oxygène. Les interactions métaboliques entre différentes espèces bactériennes s’intensifient, créant des chaînes alimentaires complexes où les produits mét
aboliques des unes servent de substrats aux autres. Au fil des heures, la plaque dentaire s’épaissit, devient plus structurée et acquiert une organisation en couches, avec des bactéries hautement pathogènes logées en profondeur, là où le brossage mécanique a le plus de mal à agir. C’est à ce stade que le potentiel cariogène et parodonto-pathogène de la plaque augmente fortement, surtout si les apports en sucres fermentescibles sont fréquents.
Transformation en tartre par minéralisation calcique et phosphatée
Lorsque la plaque dentaire n’est pas éliminée régulièrement, elle subit un processus de minéralisation sous l’influence des ions calcium et phosphate présents dans la salive. En l’espace de quelques jours à quelques semaines, ce biofilm souple se transforme en une structure dure et rugueuse : le tartre, également appelé calcul dentaire. Cette minéralisation débute le plus souvent au niveau du sillon gingival et des zones proches des orifices des glandes salivaires, là où la concentration en minéraux est la plus élevée.
Le tartre constitue un support poreux idéal pour la rétention de nouveaux dépôts de plaque dentaire, créant un véritable cercle vicieux. Sa surface irrégulière retient plus facilement les bactéries, les pigments alimentaires (thé, café, vin rouge) et les toxines, ce qui accentue l’inflammation gingivale. Contrairement à la plaque dentaire, le tartre ne peut pas être retiré par un simple brossage domestique : seule une intervention professionnelle de détartrage est capable de l’éliminer efficacement sans endommager l’émail ni les tissus parodontaux.
Localisation anatomique et zones d’accumulation préférentielle
La plaque dentaire ne se dépose pas de façon homogène sur toutes les surfaces de la dentition. Certaines zones anatomiques, plus difficiles d’accès au brossage ou soumises à un flux salivaire particulier, constituent des sites d’accumulation préférentielle. Les connaître permet d’adapter votre technique de brossage et de cibler plus précisément les endroits à haut risque de développement de plaque et de tartre.
Sillon gingival et espaces interdentaires proximaux
Le sillon gingival, cette fine zone de jonction entre la gencive et la dent, représente l’un des principaux réservoirs de plaque dentaire. Les bactéries y bénéficient d’un environnement humide, peu oxygéné et relativement protégé des forces de friction de la langue et des joues. À cet endroit, la plaque peut rapidement évoluer vers une gingivite si elle n’est pas délogée par une technique de brossage adaptée, comme la méthode de Bass modifiée.
Les espaces interdentaires, ou zones proximales, sont également particulièrement vulnérables. La brosse à dents, même bien utilisée, ne nettoie en moyenne que 60 % des surfaces dentaires, laissant ces zones de contact presque intactes. C’est là que le fil dentaire et les brossettes interdentaires jouent un rôle clé pour éliminer la plaque dentaire avant qu’elle ne se minéralise en tartre. Sans ce nettoyage complémentaire, le risque de caries interproximales et de parodontite augmente significativement.
Surfaces linguales des incisives mandibulaires
Les faces linguales des incisives inférieures constituent une autre zone stratégique d’accumulation de plaque et de tartre. Elles se situent à proximité immédiate des orifices des glandes submandibulaires et sublinguales, qui sécrètent une salive riche en ions calcium et phosphate. Ce contexte favorise une minéralisation rapide de la plaque en tartre, souvent visible sous la forme de dépôts blanchâtres, jaunâtres ou brunâtres collés au collet des dents.
Sur le plan pratique, ces surfaces sont souvent négligées lors du brossage, car moins visibles et un peu plus difficiles d’accès. Pour limiter l’accumulation de plaque dentaire à cet endroit, il est indispensable de consacrer quelques secondes supplémentaires à ces faces internes en orientant correctement la brosse vers la gencive et en effectuant des mouvements verticaux doux, de la gencive vers le bord de la dent.
Faces vestibulaires des molaires maxillaires
Les faces vestibulaires des molaires supérieures, tournées vers la joue, sont situées à proximité des orifices des glandes parotides, responsables de la sécrétion d’une salive très minéralisée. Cette configuration explique la fréquence élevée de tartre supra-gingival sur ces dents, particulièrement chez les patients ayant une salive épaisse ou un débit salivaire réduit. Ces zones peuvent également retenir facilement les débris alimentaires fibreux, accentuant la formation de plaque.
De nombreux patients rencontrent des difficultés à bien visualiser et à atteindre ces surfaces, surtout au fond de la bouche. Incliner légèrement la tête vers le côté opposé et ouvrir largement la bouche permet d’améliorer l’accès à ces molaires lors du brossage. L’utilisation d’une brosse à tête compacte ou d’une brosse électrique à petite tête ronde peut également faciliter le nettoyage précis de ces zones à risque.
Collet dentaire et limite amélo-cémentaire
Le collet dentaire, situé à la jonction entre la couronne recouverte d’émail et la racine couverte de cément, représente une région anatomique particulièrement sensible. À ce niveau, l’émail est plus fin, voire absent si une récession gingivale est présente, ce qui expose directement la dentine aux agressions acides produites par la plaque dentaire. La limite amélo-cémentaire, souvent légèrement en relief, crée un micro-sillon favorable à la rétention de biofilm.
Lorsque la plaque dentaire s’accumule autour du collet, elle peut provoquer une inflammation gingivale locale, puis une migration de la gencive laissant apparaître la racine. C’est ce phénomène qui explique l’hypersensibilité dentaire au froid ou au chaud chez de nombreux adultes. Vous l’aurez compris : un brossage minutieux au niveau du collet, sans excès de pression pour ne pas abîmer la gencive, est indispensable pour prévenir ces complications.
Pathogénèse et complications parodontales associées
La plaque dentaire joue un rôle central dans la pathogénèse des maladies parodontales, allant de la gingivite réversible aux parodontites sévères responsables de pertes dentaires. Sous l’effet de l’accumulation bactérienne, les tissus parodontaux (gencive, ligament alvéolo-dentaire, cément radiculaire et os alvéolaire) subissent une agression chronique. Les toxines microbiennes et les lipopolysaccharides déclenchent une réponse inflammatoire de l’hôte qui, à long terme, devient destructrice pour les structures de soutien de la dent.
Dans un premier temps, la gingivite se manifeste par des gencives rouges, gonflées et sujettes au saignement au brossage ou au passage du fil dentaire. Cette phase est encore totalement réversible à condition de supprimer la plaque dentaire de manière rigoureuse. En l’absence d’intervention, l’inflammation progresse en profondeur, formant des poches parodontales où la plaque et le tartre s’accumulent à l’abri de tout nettoyage domestique. C’est le début de la parodontite, avec destruction progressive de l’os alvéolaire et mobilité dentaire.
Au-delà des conséquences locales, de nombreuses études ont mis en évidence des corrélations entre les infections parodontales chroniques et certaines pathologies systémiques, notamment les maladies cardiovasculaires, le diabète de type 2 ou encore certaines complications de grossesse. Les bactéries parodontopathogènes et les médiateurs inflammatoires peuvent passer dans la circulation sanguine, contribuant à un état inflammatoire général. On comprend alors pourquoi contrôler la plaque dentaire n’est pas seulement une question de sourire esthétique, mais un véritable enjeu de santé globale.
Techniques de brossage mécanique et dispositifs d’élimination
L’élimination efficace de la plaque dentaire repose avant tout sur des techniques de brossage mécanique correctement exécutées et sur l’utilisation d’accessoires adaptés à votre morphologie buccale. Le choix de la brosse, la méthode employée, la durée du brossage et la régularité des gestes sont autant de paramètres déterminants. Nous allons passer en revue les approches les plus recommandées aujourd’hui par la littérature scientifique et la pratique clinique.
Méthode de bass modifiée et angulation des poils à 45 degrés
La méthode de Bass modifiée est considérée comme la référence pour contrôler la plaque dentaire au niveau du sillon gingival. Elle consiste à placer les poils de la brosse à dents à un angle de 45° par rapport à la surface de la dent, orientés vers la gencive. De légers mouvements vibratoires horizontaux, de faible amplitude, permettent aux brins de pénétrer partiellement dans le sillon gingival et de déloger la plaque qui s’y accumule.
Après cette phase de vibration, la méthode est complétée par un mouvement de balayage de la gencive vers le bord de la dent afin de chasser les débris vers l’extérieur de la bouche. Chaque segment dentaire (2 à 3 dents) doit être brossé pendant une dizaine de secondes, en faisant le tour de toutes les faces externes, internes et occlusales. Ce protocole, appliqué deux fois par jour pendant au moins deux minutes, est particulièrement efficace pour prévenir la gingivite et limiter la minéralisation de la plaque dentaire.
Brosses électriques soniques Oral-B et philips sonicare
Les brosses à dents électriques, notamment les modèles soniques et oscillants-rotatifs, ont démontré leur supériorité par rapport aux brosses manuelles pour la réduction de la plaque dentaire et de la gingivite. Les brosses soniques, comme celles de la gamme Philips Sonicare, génèrent des micro-vibrations à haute fréquence qui favorisent la désorganisation du biofilm, même dans les zones légèrement à distance des poils. Les brosses oscillantes-rotatives, comme de nombreux modèles Oral-B, effectuent des mouvements circulaires rapides sur chaque dent, améliorant le nettoyage localisé.
Pour bénéficier pleinement de ces technologies, il est important de laisser la brosse faire le travail sans exercer de pression excessive, en guidant simplement la tête de dent en dent. La plupart des modèles récents intègrent un minuteur de deux minutes et parfois un capteur de pression pour vous aider à adopter les bons réflexes. En pratique, pour beaucoup de patients, passer à une brosse électrique permet d’obtenir un contrôle de la plaque dentaire plus constant, à condition de conserver une bonne technique de base.
Brossettes interdentaires TePe et fils dentaires cirés
Le brossage seul ne suffit pas à éliminer la plaque dentaire dans les espaces interdentaires, d’où l’importance d’un nettoyage complémentaire quotidien. Les brossettes interdentaires, comme celles proposées par la marque TePe, sont particulièrement efficaces pour les espaces moyens à larges, les zones sous les ponts et autour des implants. Leur petit goupillon permet de passer délicatement entre les dents et le long des restaurations pour déloger la plaque et les débris alimentaires.
Pour les espaces plus serrés, le fil dentaire ciré reste l’outil de référence. Il doit être inséré avec précaution entre les dents, puis courbé en forme de « C » autour de chaque dent pour épouser sa surface et remonter légèrement sous le bord gingival. Cette gestuelle, répétée pour chaque espace, est la seule capable d’éliminer la plaque dentaire dans ces zones difficiles d’accès. En combinant brossettes et fil selon la taille de vos espaces interdentaires, vous maximisez votre contrôle de plaque au quotidien.
Hydropulseurs waterpik et irrigation sous-gingivale
Les hydropulseurs, tels que les appareils Waterpik, complètent efficacement le brossage et le nettoyage interdentaire mécanique, surtout chez les patients porteurs d’appareils orthodontiques, de prothèses fixes ou d’implants. Ces dispositifs projettent un jet d’eau pulsé (parfois associé à un bain de bouche) qui aide à éliminer les débris alimentaires, à réduire la charge bactérienne et à masser les gencives. Utilisés quotidiennement, ils contribuent à limiter l’inflammation gingivale, en particulier dans les zones où les brossettes et le fil sont difficiles à manier.
Certains embouts spécifiques permettent une irrigation sous-gingivale douce, utile en cas de poches parodontales peu profondes, en complément des soins professionnels. Il est toutefois important de rappeler que l’hydropulseur ne remplace pas le fil dentaire ou les brossettes, mais s’ajoute à ces outils. Pensez à l’hydropulseur comme à un « nettoyeur haute précision » qui vient optimiser votre routine, surtout si vous avez tendance à accumuler de la plaque dentaire malgré un brossage régulier.
Agents chimiques thérapeutiques et antiseptiques
En plus du contrôle mécanique, l’utilisation d’agents chimiques thérapeutiques peut renforcer la lutte contre la plaque dentaire, en particulier chez les patients à risque élevé de caries ou de maladies parodontales. Ces substances, présentes dans certains bains de bouche, dentifrices ou gels, possèdent des propriétés antibactériennes, anti-plaque ou reminéralisantes. Bien utilisées, elles offrent une protection supplémentaire, mais ne doivent jamais se substituer au brossage et au nettoyage interdentaire.
Chlorhexidine digluconate 0,12% et propriétés bactériostatiques
La chlorhexidine digluconate est considérée comme la « référence or » des antiseptiques bucco-dentaires pour le contrôle chimique de la plaque. À une concentration de 0,12 % ou 0,2 %, elle présente une action bactériostatique et bactéricide à large spectre, agissant sur les bactéries Gram+ et Gram– impliquées dans les gingivites et parodontites. Sa particularité réside dans sa substantivité : elle se fixe sur les muqueuses et les surfaces dentaires puis se libère progressivement, assurant une action prolongée pendant plusieurs heures.
En pratique, les bains de bouche à base de chlorhexidine sont prescrits sur de courtes périodes (généralement 1 à 3 semaines) après une chirurgie dentaire, un détartrage approfondi ou en cas de gingivite aiguë. Un usage prolongé peut en effet entraîner des effets secondaires comme des colorations brunes transitoires des dents, une altération du goût ou une desquamation des muqueuses. C’est pourquoi leur utilisation doit toujours être encadrée par un dentiste ou un parodontiste.
Fluorure d’amine olaflur et reminéralisation de l’émail
Le fluorure d’amine Olaflur est un composé fluoré organique largement utilisé dans certains dentifrices et bains de bouche pour renforcer la résistance de l’émail face aux attaques acides. En se fixant à la surface de la dent, il favorise la formation de fluorapatite, un cristal plus résistant à la déminéralisation que l’hydroxyapatite naturelle. Cette action reminéralisante permet de réparer les lésions carieuses débutantes et de diminuer la sensibilité dentaire.
Au-delà de la protection de l’émail, le fluorure d’amine contribue également à réduire l’adhésion bactérienne sur les surfaces dentaires, limitant ainsi la formation de nouvelle plaque dentaire. L’utilisation quotidienne d’un dentifrice contenant Olaflur, associée à un brossage rigoureux, représente donc une stratégie efficace pour prévenir à la fois les caries et la progression de la plaque vers le tartre. Veillez toutefois à respecter les doses recommandées, notamment chez l’enfant, afin d’éviter tout risque de fluorose.
Triclosan et copolymère PVM/MA dans les dentifrices
Le triclosan est un agent antibactérien à large spectre qui a longtemps été incorporé dans certains dentifrices pour réduire la plaque dentaire et l’inflammation gingivale. Associé à un copolymère PVM/MA (polyvinyl méthyl éther/maléique), il bénéficie d’une meilleure rétention sur les surfaces dentaires, ce qui prolonge son action anti-plaque au cours de la journée. Des études cliniques ont montré une diminution significative de la gingivite chez les patients utilisant ce type de formulation sur plusieurs mois.
Cependant, en raison de questions environnementales et de sécurité potentielle à long terme, l’utilisation du triclosan a été restreinte ou supprimée dans certains pays et pour certains produits. Si vous utilisez encore un dentifrice contenant du triclosan, il est judicieux d’en discuter avec votre chirurgien-dentiste, qui pourra vous orienter vers des alternatives plus récentes offrant une bonne efficacité anti-plaque sans ces réserves, comme les formulations à base d’Arginine, de zinc ou d’huiles essentielles.
Huiles essentielles thérapeutiques listerine et peroxyde d’hydrogène
Les bains de bouche à base d’huiles essentielles, comme ceux de la gamme Listerine, associent plusieurs composés actifs (eucalyptol, thymol, menthol, salicylate de méthyle) aux propriétés antiseptiques et anti-inflammatoires. Utilisés quotidiennement en complément du brossage, ils permettent de réduire la charge bactérienne globale, de limiter la formation de plaque dentaire et de diminuer les signes de gingivite. Leur avantage réside dans une bonne tolérance en usage prolongé, sans les effets de coloration marquée observés avec la chlorhexidine.
Le peroxyde d’hydrogène (eau oxygénée) est quant à lui parfois intégré à des gels ou des bains de bouche pour ses propriétés oxydantes et blanchissantes légères. À faible concentration, il aide à contrôler certaines bactéries anaérobies et à atténuer les taches superficielles sur l’émail. Cependant, un usage inapproprié ou à forte concentration peut irriter les muqueuses et sensibiliser les dents. Là encore, le conseil professionnel est essentiel pour intégrer ce type de produit dans votre routine d’hygiène bucco-dentaire de façon sécurisée.
Détartrage professionnel et maintenance parodontale
Malgré une hygiène quotidienne rigoureuse, il est quasiment impossible d’éliminer à 100 % la plaque dentaire dans toutes les zones de la bouche. Avec le temps, une partie de cette plaque finit par se minéraliser en tartre, notamment dans les zones de rétention anatomiques. C’est pourquoi un détartrage professionnel régulier en cabinet dentaire demeure indispensable pour maintenir une santé bucco-dentaire optimale et prévenir les maladies parodontales.
Le détartrage supra-gingival consiste à retirer les dépôts de tartre visibles au-dessus de la gencive à l’aide d’ultrasons et de curettes manuelles. Les instruments ultrasoniques fragmentent le tartre grâce à leurs vibrations, tandis que le jet d’eau refroidit la zone et évacue les débris. Les curettes permettent ensuite un affinement et un polissage précis de la surface dentaire, réduisant sa rugosité et donc la rétention future de plaque dentaire. Un polissage final avec des pâtes abrasives douces peut compléter l’acte pour lisser l’émail et éliminer certaines taches superficielles.
En présence de poches parodontales profondes ou de signes de parodontite, un détartrage sous-gingival (surfaçage radiculaire) peut être nécessaire. Cette procédure plus poussée vise à éliminer le tartre et la plaque dentaire situés sous la gencive, le long des racines, ainsi que le cément infecté. Elle est généralement réalisée sous anesthésie locale, parfois en plusieurs séances, et peut s’accompagner de conseils d’hygiène personnalisés, voire de traitements antiseptiques locaux ou systémiques selon la sévérité du cas.
La maintenance parodontale repose ensuite sur un suivi régulier, souvent tous les 3 à 6 mois pour les patients à risque, afin de contrôler la plaque dentaire, de vérifier la stabilité des poches et de réaliser des nettoyages ciblés si nécessaire. Ce programme de maintenance, combiné à une hygiène bucco-dentaire irréprochable à domicile (brossage mécanique, nettoyage interdentaire, usage raisonné d’agents antiseptiques), constitue la meilleure garantie pour conserver des dents et des gencives en bonne santé sur le long terme et limiter la réapparition de tartre et de plaque pathogène.