La dévitalisation dentaire représente l’une des interventions endodontiques les plus couramment pratiquées dans les cabinets dentaires modernes. Cette procédure, souvent redoutée par les patients, consiste à retirer la pulpe dentaire infectée ou endommagée pour préserver la dent naturelle. Contrairement aux pratiques d’antan où l’extraction était systématiquement privilégiée, les techniques actuelles permettent de sauvegarder des millions de dents chaque année grâce aux avancées technologiques et aux protocoles de soins perfectionnés. L’endodontie moderne offre ainsi une alternative durable à l’extraction, préservant l’intégrité de l’arcade dentaire et maintenant les fonctions masticatoires essentielles.
Anatomie pulpaire et processus infectieux nécessitant la dévitalisation dentaire
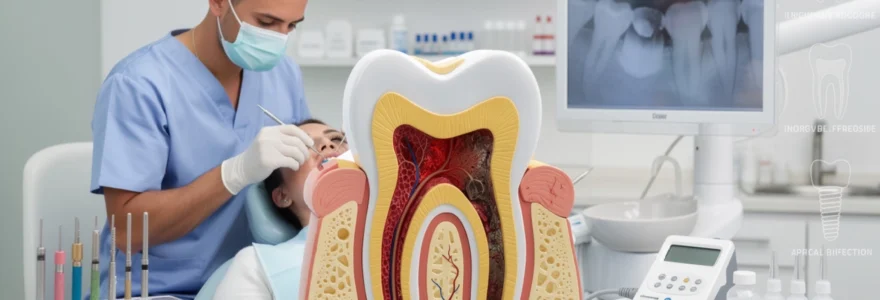
Structure histologique de la pulpe dentaire et vascularisation apicale
La pulpe dentaire constitue le tissu conjonctif vivant situé au cœur de chaque dent, abritant un réseau complexe de vaisseaux sanguins, de fibres nerveuses et de cellules spécialisées. Cette structure, communément appelée « nerf » par les patients, occupe la chambre pulpaire dans la couronne dentaire et se prolonge dans les canaux radiculaires jusqu’à l’apex de chaque racine. Les odontoblastes, cellules spécialisées de la pulpe, assurent la production continue de dentine tout au long de la vie de la dent.
Le réseau vasculaire pulpaire provient des artérioles qui pénètrent par les foramens apicaux, créant un système circulatoire fermé particulièrement vulnérable aux variations de pression. Cette caractéristique anatomique explique pourquoi les inflammations pulpaires génèrent des douleurs si intenses : l’augmentation de volume des tissus enflammés ne peut s’accommoder dans l’espace rigide délimité par la dentine. L’innervation pulpaire, assurée par les branches du nerf trijumeau, confère à la dent sa sensibilité thermique et sa capacité de détection des agressions externes.
Pathogenèse de la pulpite irréversible et nécrose pulpaire
L’évolution d’une pulpite réversible vers une forme irréversible suit un processus pathologique bien documenté. Initialement, les irritants bactériens ou traumatiques provoquent une réaction inflammatoire localisée, caractérisée par une vasodilatation et un afflux de cellules immunitaires. Si l’agression persiste, l’inflammation s’étend progressivement à l’ensemble du tissu pulpaire, compromettant l’irrigation sanguine et créant un environnement hypoxique favorable à la nécrose tissulaire.
La progression vers la nécrose pulpaire s’accompagne souvent de complications périapicales. Les toxines bactériennes et les produits de dégradation tissulaire diffusent à travers les foramens apicaux, déclenchant une réaction inflammatoire dans les tissus périradiculaires. Cette évolution peut conduire à la formation d’abcès aigus, de granulomes ou de kystes périapicaux, nécessitant une intervention endodontique urgente pour éviter la propagation de l’infection vers les structures anatomiques adjacentes.
Diagnostic différentiel entre pulpite réversible et irréversible
La distinction entre pulpite réversible et irréversible constitue un enjeu diagnostic majeur en endodontie. La pulpite réversible se caractérise par une douleur provoquée de courte durée, généralement déclenchée par des stimuli thermiques ou chimiques et cessant rapidement
lorsque le stimulus disparaît. À ce stade, la dent reste vitale et un traitement conservateur (reconstruction de la carie, protection pulpaire) suffit généralement à faire régresser les symptômes. À l’inverse, la pulpite irréversible se manifeste par des douleurs spontanées, souvent pulsatives, prolongées après le froid ou le chaud, et pouvant réveiller le patient la nuit. La douleur devient diffuse, difficile à localiser, et les antalgiques classiques soulagent peu ou pas. Lorsque ces signes sont présents, la dévitalisation dentaire n’est plus une option de confort, mais une nécessité pour stopper la douleur et prévenir la nécrose pulpaire.
Tests de vitalité pulpaire : percussion, palpation et test thermique
Pour poser un diagnostic fiable et décider s’il faut retirer le nerf d’une dent, le dentiste s’appuie sur un ensemble de tests cliniques standardisés. Les tests de vitalité pulpaire évaluent la réponse de la pulpe aux stimulations mécaniques et thermiques. La percussion, réalisée en tapotant doucement la dent avec un instrument, renseigne sur l’inflammation des tissus périapicaux : une douleur vive à la percussion est typique d’une atteinte ligamentaire ou d’un abcès apical en formation. La palpation de la gencive et de l’os au niveau de l’apex permet de détecter une sensibilité localisée, un gonflement ou une fluctuation évocatrice de collection purulente.
Les tests thermiques, généralement au froid, consistent à appliquer sur la dent un coton imbibé de spray réfrigérant. Une réaction brève, qui cesse dès le retrait du stimulus, oriente vers une pulpite réversible. À l’opposé, une douleur intense, qui persiste plus de 30 secondes après le test, signe souvent une pulpite irréversible nécessitant un traitement endodontique. Enfin, l’absence totale de réponse peut traduire une nécrose pulpaire, surtout si elle s’accompagne d’une image radiographique périapicale. Ces tests sont toujours interprétés en association avec l’interrogatoire, l’examen clinique complet et les radiographies rétroalvéolaires pour éviter les faux positifs ou les diagnostics erronés.
Indications cliniques spécifiques du traitement endodontique
Caries profondes atteignant la chambre pulpaire
La cause la plus courante de dévitalisation dentaire reste la carie profonde qui atteint ou menace la chambre pulpaire. Lorsque la déminéralisation carieuse progresse au-delà de la dentine et expose la pulpe aux bactéries, l’inflammation devient généralement irréversible. Dans certains cas, le simple nettoyage de la cavité et la mise en place d’un pansement protecteur ne suffisent plus : la douleur persiste, la dent réagit fortement au chaud et au froid, ou une image radiologique montre un élargissement du ligament alvéolo-dentaire. Dans ce contexte, retirer le nerf de la dent est la seule solution durable pour éliminer l’infection et préserver la racine.
Retarder la dévitalisation dans le cas d’une carie très profonde expose le patient à un risque accru d’abcès dentaire, de cellulite faciale, voire de complications générales (septicémie, endocardite chez les patients à risque). En pratique, le chirurgien-dentiste évalue la profondeur de la carie, l’étendue de la destruction coronaire et la capacité à restaurer la dent après traitement de canal. Si la racine reste saine et qu’une reconstruction prothétique fiable est possible, l’endodontie permet de conserver la dent dans l’arcade plutôt que d’envisager une extraction suivie d’un implant ou d’un bridge, solutions plus invasives et plus coûteuses.
Traumatismes dentaires avec fracture coronoradiculaire
Les traumatismes dentaires, notamment chez l’enfant, l’adolescent et le jeune adulte, représentent une autre indication fréquente de traitement endodontique. Une chute, un choc sportif ou un accident peuvent provoquer une fracture coronoradiculaire exposant la pulpe à la cavité buccale. Lorsque l’exposition pulpaire est importante ou que le traumatisme date de plusieurs heures, le risque d’infection bactérienne de la pulpe devient majeur. Dans ces situations, la dévitalisation dentaire est souvent indiquée pour stabiliser la dent, éliminer le tissu pulpaire contaminé et préparer une restauration (couronne, inlay-core) durable.
Dans d’autres cas, il n’y a pas forcément de fracture visible, mais un traumatisme violent peut interrompre la vascularisation apicale et conduire à une nécrose pulpaire silencieuse. Des mois, voire des années après le choc, la dent peut prendre une teinte grisâtre et un granulome périapical peut apparaître sur la radiographie. Là encore, retirer le nerf n’est pas un geste systématique, mais devient nécessaire lorsque la pulpe est nécrosée ou infectée. Une endodontie bien conduite permet alors de conserver la racine et d’éviter l’extraction, qui serait synonyme de traitement prothétique plus complexe.
Pulpites symptomatiques avec douleurs spontanées nocturnes
Les pulpites symptomatiques se manifestent par des douleurs vives, pulsatives, souvent difficiles à localiser précisément. Vous avez peut-être déjà ressenti cette sensation de « cœur qui bat dans la dent », aggravée en position allongée et insensible aux antalgiques classiques : c’est la signature typique d’une pulpite irréversible. Dans ce tableau, retarder le traitement ne fait qu’augmenter la souffrance du patient et le risque de voir l’inflammation évoluer vers une nécrose pulpaire ou un abcès. L’endodontie s’impose alors comme le traitement de choix pour supprimer la source de la douleur.
Le traitement de canal, réalisé sous anesthésie locale, permet de retirer la pulpe enflammée et de désinfecter les canaux radiculaires. Contrairement à l’idée reçue, retirer le nerf ne « tue » pas la dent sur le plan fonctionnel : celle-ci reste ancrée dans l’os, guidée par son ligament et pleinement opérationnelle pour la mastication, à condition d’être correctement restaurée. Dans les cas de douleurs nocturnes intenses, une prise en charge rapide, parfois en deux séances, améliore considérablement le confort de vie et évite les urgences à répétition.
Abcès apical aigu et granulome périapical
Lorsque l’infection pulpaire n’est pas traitée à temps, les toxines bactériennes migrent vers l’apex et entraînent une réaction inflammatoire des tissus périapicaux. L’abcès apical aigu se manifeste par une douleur insupportable, une sensation de dent « qui sort de son alvéole », un gonflement de la gencive voire de la joue, parfois accompagné de fièvre. Dans ce contexte, le traitement endodontique vise à drainer l’infection, décontaminer les canaux et stopper la diffusion bactérienne. Dans certains cas, une incision et un drainage chirurgical ou une prescription antibiotique complémentaire sont nécessaires, mais la suppression de la source infectieuse intra-dentaire reste la clé.
Le granulome périapical correspond, lui, à une inflammation chronique au bout de la racine, souvent découverte fortuitement sur une radiographie. Il traduit une infection de bas grade, parfois asymptomatique, qui peut néanmoins se réactiver et se transformer en abcès aigu. Le traitement de choix reste le retrait du nerf et la désinfection complète du système canalaire. Lorsque le granulome persiste malgré un traitement endodontique correctement réalisé, une chirurgie apicale (résection de l’apex) peut être envisagée en alternative à l’extraction. Là encore, l’objectif principal est de conserver autant que possible la dent dans l’arcade.
Préparation prothétique sur dents fortement délabrées
Il existe également des indications endodontiques dites « stratégiques », non liées directement à une pulpite douloureuse. Lorsqu’une dent est très délabrée, avec une couronne détruite à plus de 50 % par la carie, une fracture ou l’usure, une restauration prothétique (couronne, onlay, bridge) est souvent nécessaire pour assurer sa longévité. Dans certains cas, la proximité de la préparation prothétique avec la chambre pulpaire expose à un risque élevé d’atteinte du nerf à moyen terme. Pour éviter une pulpite secondaire douloureuse sous une couronne fraîchement posée, une dévitalisation préventive peut être indiquée après analyse radiographique et évaluation du rapport bénéfice/risque.
Par ailleurs, lorsque la dent doit servir de pilier à un bridge ou accueillir un inlay-core, la présence d’une pulpe vivante peut compliquer la préparation et la stabilité de la future prothèse. Dévitaliser la dent permet alors de créer un ancrage radiculaire solide, de diminuer la sensibilité postopératoire et d’optimiser le pronostic à long terme. Cette décision n’est jamais prise à la légère : votre praticien prend en compte votre âge, l’épaisseur de dentine résiduelle, l’historique carieux et votre niveau de risque carieux avant de recommander un traitement de canal à visée prothétique.
Techniques opératoires de pulpectomie et désinfection canalaire
Isolation sous digue et accès endodontique standardisé
Une fois l’indication posée, la réussite du traitement endodontique repose sur une succession d’étapes techniques rigoureuses. La première consiste en l’isolation de la dent à l’aide d’une digue en caoutchouc, véritable « champ opératoire » qui protège à la fois le patient et la dent. Cette barrière évite la contamination des canaux par la salive, les bactéries buccales et les débris alimentaires. Elle empêche également l’ingestion ou l’inhalation accidentelle d’instruments endodontiques. Même si son aspect peut surprendre, la digue augmente largement le confort et la sécurité de la séance.
L’accès endodontique standardisé, réalisé à travers la couronne, permet ensuite de localiser les entrées des canaux radiculaires. Le praticien s’appuie sur des repères anatomiques précis et, de plus en plus, sur des systèmes d’agrandissement optique (loupes, microscope opératoire) pour visualiser les structures internes. L’objectif est d’ouvrir la chambre pulpaire de façon conservatrice, en préservant un maximum de tissus dentaires tout en ayant un accès direct, rectiligne et sécurisé aux canaux. Un accès mal conçu complique la mise en forme canalaire, augmente le risque de perforation et diminue les chances de réussir le traitement à long terme.
Localisation apicale électronique et radiographie rétroalvéolaire
Déterminer précisément la longueur de travail, c’est-à-dire la distance entre l’orifice canalaire et l’apex, est une étape cruciale de la pulpectomie. Si les instruments s’arrêtent trop tôt, des débris pulpaire et des bactéries persistent au fond du canal, favorisant les échecs et les lésions périapicales. À l’inverse, dépasser l’apex peut léser les tissus péri-radiculaires et provoquer des douleurs post-opératoires importantes. Pour éviter ces deux écueils, les dentistes utilisent aujourd’hui des localisateurs d’apex électroniques, couplés à des radiographies rétroalvéolaires de contrôle.
Le localisateur d’apex mesure la résistance électrique entre un instrument placé dans le canal et une électrode fixée au patient, permettant d’estimer avec une grande précision la position de l’extrémité radiculaire. Cette mesure est ensuite vérifiée radiologiquement, en particulier dans les cas anatomiquement complexes (racines courbes, canaux multiples, résorptions apicales). L’association de ces deux méthodes augmente significativement la fiabilité du traitement endodontique moderne et réduit le recours aux estimations empiriques autrefois plus fréquentes.
Mise en forme canalaire avec instruments NiTi rotatifs
La mise en forme canalaire, longtemps réalisée uniquement avec des limes manuelles en acier, bénéficie aujourd’hui des instruments en nickel-titane (NiTi) rotatifs ou réciprocants. Ce matériau, à mémoire de forme, présente une grande flexibilité qui permet de suivre les courbures radiculaires sans créer de déviations, de marches ou de perforations. L’objectif de cette étape est double : éliminer mécaniquement la pulpe infectée et les débris bactériens, tout en donnant au canal une conicité régulière facilitant la désinfection chimique et l’obturation ultérieure.
Vous pouvez imaginer cette phase comme le nettoyage minutieux d’un réseau de petits tunnels sinueux : plus les parois sont lissées et régulières, plus il sera facile d’y faire circuler les solutions désinfectantes puis de les remplir hermétiquement. Les systèmes NiTi modernes, utilisés avec des moteurs endodontiques contrôlant la vitesse et le couple, réduisent le temps opératoire, améliorent le confort du patient et augmentent le taux de succès, à condition de respecter les protocoles et les limites anatomiques propres à chaque dent.
Irrigation à l’hypochlorite de sodium et EDTA chélatant
La désinfection chimique joue un rôle aussi important que l’instrumentation mécanique dans le succès du traitement de canal. L’hypochlorite de sodium, utilisé à des concentrations adaptées, est le principal irrigant en endodontie moderne. Il possède un double effet : antibactérien puissant et capacité à dissoudre les tissus organiques résiduels. Entre chaque séquence d’instrumentation, le dentiste injecte prudemment cette solution dans les canaux à l’aide de seringues et de canules spécifiques, en veillant à ne pas dépasser l’apex pour éviter toute irritation des tissus périapicaux.
En fin de préparation, une solution chélatante à base d’EDTA est souvent utilisée pour éliminer le « smear layer », ce film d’instrumentation composé de débris organiques et minéraux qui tapisse les parois canalaires. Sa suppression permet une meilleure pénétration des irrigants et, surtout, une adhésion optimale des matériaux d’obturation. On peut comparer cette phase à la préparation minutieuse d’un mur avant peinture : nettoyer, dégraisser et lisser la surface garantit un scellement plus durable et limite les risques d’infiltration bactérienne future.
Matériaux d’obturation canalaire et techniques de scellement
Une fois les canaux parfaitement nettoyés et désinfectés, vient l’étape de l’obturation canalaire dont l’objectif est de sceller hermétiquement le système radiculaire. Le matériau de référence reste la gutta-percha, un caoutchouc naturel biocompatible, associé à un ciment endodontique. Les pointes de gutta-percha, adaptées au calibre des canaux, sont insérées puis compactées pour remplir tout l’espace préparé. Le ciment, quant à lui, comble les micro-irrégularités et les éventuelles ramifications, assurant ainsi un joint étanche sur toute la longueur de la racine.
Plusieurs techniques d’obturation existent, depuis la condensation latérale à froid jusqu’aux systèmes de gutta-percha chauffée et thermocompactée. Les techniques à la chaleur améliorent la fluidité du matériau et sa capacité à épouser les anatomies complexes, notamment dans les molaires pluriradiculées. Le choix de la méthode dépend de la morphologie de la dent, de l’équipement du cabinet et de l’expertise de l’opérateur. Quel que soit le protocole choisi, la qualité du scellement est systématiquement contrôlée par une radiographie de fin de traitement, qui permet de vérifier que les canaux sont obturés jusqu’à l’apex, sans surplomb majeur ni lacune apparente.
Après l’obturation, la cavité d’accès coronale doit être restaurée de manière étanche et durable, par un composite, un onlay ou une couronne selon l’importance de la perte de substance. Une dent dévitalisée non protégée s’apparente à une branche asséchée : plus cassante, plus vulnérable aux fractures verticales irrémédiables. C’est pourquoi, dans la plupart des cas, surtout sur les prémolaires et molaires, une reconstitution coronoradiculaire et une couronne prothétique sont recommandées pour assurer la pérennité du traitement endodontique.
Complications post-opératoires et échecs endodontiques
Malgré le respect des protocoles modernes, certaines suites post-opératoires peuvent survenir après le retrait du nerf d’une dent. Une gêne à la mastication, une sensibilité à la pression ou une légère douleur spontanée durant quelques jours sont fréquentes et généralement liées à une inflammation transitoire du ligament périapical. Ces symptômes sont habituellement bien contrôlés par des antalgiques et des anti-inflammatoires simples, et régressent en moins d’une semaine. En revanche, une douleur intense persistante, un gonflement ou l’apparition d’une tuméfaction doivent conduire à recontacter rapidement le praticien.
Les échecs endodontiques à moyen ou long terme sont souvent liés à une désinfection incomplète des canaux, à des anatomies complexes non traitées (canaux accessoires, isthmes) ou à une réinfection secondaire par défaut d’étanchéité coronaire. Radiologiquement, ils se manifestent par une lésion périapicale persistante ou augmentée, malgré une obturation apparemment correcte. Dans ces cas, un retraitement endodontique peut être proposé : il consiste à retirer l’ancienne gutta-percha, à réinstrumenter et ré-irriguer les canaux avant de les obturer de nouveau.
Lorsque le retraitement n’est pas possible ou qu’il échoue, des alternatives chirurgicales comme l’apectomie (résection de l’apex et curetage de la lésion) peuvent permettre de conserver encore la dent. Toutefois, si la racine est fissurée, trop courte ou entourée d’un os très résorbé, l’extraction devient parfois la seule solution raisonnable. D’où l’importance de contrôles réguliers, généralement à 6 ou 12 mois après le traitement, afin de vérifier la cicatrisation osseuse et anticiper d’éventuelles complications avant qu’elles ne deviennent symptomatiques.
Alternatives thérapeutiques à l’endodontie conventionnelle
Dans certaines situations cliniques, le traitement endodontique n’est pas la meilleure option, ou n’est tout simplement plus possible. Une racine trop fracturée, une dent au pronostic prothétique très réservé, une lésion carieuse sous-gingivale inaccessible ou un manque sévère de tissu dentaire résiduel peuvent contre-indiquer la conservation de la dent. L’alternative principale à l’endodontie conventionnelle reste alors l’extraction dentaire, suivie d’une solution de remplacement : implant dentaire, bridge sur dents adjacentes ou prothèse amovible partielle. Le choix de la stratégie dépend de l’état global de la bouche, des attentes esthétiques, du budget et des contre-indications médicales éventuelles.
Dans d’autres cas, notamment sur les dents temporaires ou chez les patients jeunes, des techniques plus conservatrices comme la pulpotomie partielle ou la pulpectomie partielle peuvent être envisagées lorsque la pulpe est seulement atteinte de façon localisée. Ces approches, encore en évolution, visent à maintenir une partie de la vitalité pulpaire pour optimiser la maturation radiculaire et la résistance de la dent. Par ailleurs, des recherches se développent sur la régénération pulpaire et les biomatériaux capables de favoriser une « re-vitalisation » contrôlée dans certains scénarios très spécifiques.
Enfin, il ne faut pas négliger que la meilleure alternative à la dévitalisation dentaire reste la prévention : hygiène bucco-dentaire rigoureuse, limitation des sucres, port de gouttière en cas de bruxisme, et visites régulières chez le dentiste. En intervenant précocement sur les caries débutantes, les fêlures, les problèmes de gencives ou les douleurs occasionnelles, on limite grandement le risque d’atteinte irréversible du nerf dentaire. Ainsi, retirer le nerf d’une dent doit être vu non comme une fatalité, mais comme une solution de dernier recours, efficace et maîtrisée, lorsque les mécanismes naturels de défense de la pulpe ont été dépassés.